Síndrome de Asherman: qué es, síntomas, causas y tratamiento
Autor: Dr. Claudio Badillo
El síndrome de Asherman es también conocido como sinequia intrauterina o adherencias intrauterinas y afecta directamente al útero.
Se considera una enfermedad sumamente rara y dado que no siempre se diagnostica correctamente, es difícil decir qué tan a menudo se presenta.
¿Qué es el síndrome de Asherman?
El síndrome de Asherman o sinequia intrauterina, es la formación de tejido cicatricial en el útero y ocasionalmente en el cérvix. Estas adherencias se derivan principalmente como consecuencia de alteraciones en el área como las cirugías ginecológicas.
Aunque el síndrome de Asherman es considerada como una de las enfermedades menos frecuentes, puede afectar significativamente la cavidad uterina. Además, si la paciente está en búsqueda de un embarazo, la complejidad aumenta, ya que el útero es el que permite la implantación y el desarrollo del embrión.
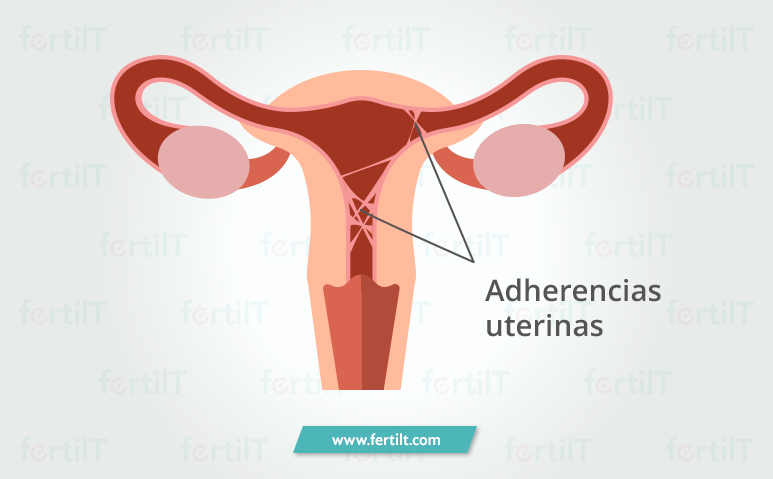
¿Cómo se forman las adherencias intrauterinas?
El endometrio es el recubrimiento mucoso del útero que pasa por diferentes fases durante la ovulación: el desprendimiento endometrial, la proliferación del nuevo tejido y su adaptación para recibir el óvulo fecundado en caso de embarazo.
Cuando se presenta una lesión o una infección en el endometrio, este revestimiento se daña provocando la formación de las adherencias intrauterinas.
Las adherencias pueden dividirse en dos tipos: leves o graves. Mientras los casos con adherencias leves pueden ser tratadas con éxito, los casos con tejidos cicatriciales severos pueden presentar daño parcial o total del útero de forma irreparable.
Síntomas del síndrome de Asherman
Los síntomas del síndrome de Asherman suelen ser complicaciones uterinas. Entre los más destacados se encuentran:
- Alteraciones en la menstruación (amenorrea, hipomenorrea o menorragia)
- Dolor pélvico
- Menstruación retrógrada
- Abortos espontáneos frecuentes
- Infertilidad
Causas del síndrome de Asherman o sinequia intrauterina
En algunos casos, el síndrome de Asherman puede presentarse como consecuencia de cirugías ginecológicas como la extirpación de miomas o cesáreas, pero también puede derivarse de otras causas:
- Infecciones pélvicas
- Endometriosis
- Legrados
- Abortos
- Procedimiento D&C
- Técnicas de cirugía histeroscópica previas
- Extracción de placenta
¿Cómo se realiza su diagnóstico?
Para diagnosticar el síndrome de Asherman, el médico especialista evaluará tres factores en la paciente:
- Si presenta o ha presentado algún otro padecimiento que afecte el aparato reproductor como la endometriosis, amenorrea, dismenorrea, hipomenorrea o menorragia.
- Si ha sufrido de alguna cirugía ginecológica que involucrara principalmente la cavidad uterina.
- Si se le ha identificado previamente la presencia de adherencias intrauterinas como miomas o fibromas.
Si el médico encuentra una relación entre estos factores y sus síntomas, el siguiente procedimiento para confirmar que la mujer presenta síndrome de Asherman es la histeroscopia diagnóstica. Este método consiste en la introducción de un histeroscopio conectado a una cámara de video por la cavidad vaginal y el cérvix para observar el útero desde adentro.
Aunque este método es el más preciso para diagnosticar el síndrome de Asherman, el médico especialista puede realizar otras pruebas médicas como la histerosalpingografía y la sonohisterografía.
La histerografía consiste en un procedimiento de rayos X para observar la cavidad uterina, mientras la sonohisterografía tiene la misma finalidad, pero se realiza a través de un ultrasonido.
Posibles complicaciones por síndrome de Asherman
Además de mantener periodos menstruales irregulares, aún después de su tratamiento, la complicación más relevante suele ser no lograr un embarazo. Esto debido a que las paredes uterinas pueden presentar un nivel significativo de daño, que dificulte la implantación del embrión.
Si el óvulo fecundado llega a implantarse exitosamente y el embarazo se desarrolla sin complicaciones, pueden llegar a existir otras complicaciones como:
- Placenta adherida o accreta.
- Dificultades en la separación de la placenta después del parto.
- Parto prematuro.
- Desgarro de la placenta o del útero.
Tratamiento del síndrome de Asherman
El método para diagnosticar y tratar el síndrome de Asherman es la histeroscopia.
Existen dos tipos:
- La diagnóstica que, como su nombre lo indica, sirve para confirmar la existencia de adherencias en las paredes uterinas.
- Por otro lado, la histeroscopia quirúrgica es un procedimiento que permite eliminar el tejido dañado para que, posteriormente, el útero recupere su forma y tamaño normal.
La histeroscopia quirúrgica debe ser realizada en quirófano y se aplica anestesia general. Durante el proceso se administran fármacos que permiten expandir la cavidad uterina y obtener una imagen interna más clara.
La recuperación tras esta intervención es rápida, sin embargo en días posteriores, la paciente puede presentar dolores similar a los cólicos menstruales o sangrado vaginal. En caso de mostrar otros malestares como fiebre o sangrado abundante, es importante acudir inmediatamente con el médico especialista.
Aunque es uno de los tratamientos quirúrgicos ginecológicos más seguros, puede existir posibilidades mínimas de provocar alguna lesión en el útero. Si esto sucede, el médico le brindará la atención adecuada al momento evitando posibles complicaciones.
¿Es posible lograr un embarazo si se presenta síndrome de Asherman?
Sí. Con la realización de la histeroscopia quirúrgica para el tratamiento del síndrome de Asherman es posible restaurar el tamaño y la forma del útero para lograr un embarazo. Y, aunque existe la probabilidad de concebir un embarazo de manera natural, esta suele ser menor debido al daño que existe en el útero.
Con el tratamiento correcto las pacientes con síndrome de Asherman suelen tener una recuperación exitosa, y en casos severos, puede recuperarse parcialmente el útero. Si la mujer está en búsqueda del embarazo, es posible lograrlo a través de un método de reproducción asistida para incrementar la tasa de éxito.
En cualquiera de los casos, es importante acudir con el médico especialista si la paciente presenta irregularidades en el ciclo menstrual o el dolor pélvico es persistente.



 (5 votos, promedio: 4.60 de 5)
(5 votos, promedio: 4.60 de 5)
Comments are closed.